スマートウォッチと不眠症の認知行動療法(CBT)を活用した不眠症治療

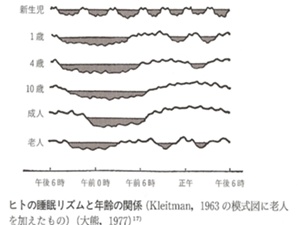
1:睡眠力は歳と共に老化する
外来で『よく昔のようにぐっすり眠れなくなりました。
浅い睡眠が増えてきています。』
などの訴えの方がいますが、
睡眠力は年齢と共に老化していくのです。
それにあらがう方法としては、
日中の運動、日光浴を習慣化することです。
脳の機能は20歳をピークでそれ以降少しずつ
衰えていくといわれています。
睡眠力もそれに伴い変化していきます。
年齢と共に深い睡眠の時間が短くなり、
中途覚醒が増えてきます。
また日中の眠気も出現してきます。
しかしそれは自然の成り行き、当たり前のことと
受け止めなければなりませんが、
運動と日光を浴びることで睡眠力は増しますので、
皆さん 早寝・早起き・朝ごはんを食べる
有酸素運動を週3回 1回30分を3ヶ月以上
3・3・3運動を生活に取り入れましょう!!

新生児は多相性睡眠、
徐々に睡眠が安定化して成人では2相性睡眠となります。
それが歳をとることで 再び浅い多相性睡眠へ変化していくのです。
2:日本人の睡眠時間について
日本人の睡眠時間は、世界的に見ても短い傾向があり、
多くの調査や研究で、先進国の中でも最も短い部類に入る
ことが示されています。
日本人の睡眠時間の短さは、
文化的、社会的、経済的な要因によるものと考えられています。
ここでは、諸外国との比較や、日本の睡眠時間の短さの背景、
そしてそれがもたらす影響について詳しくまとめます。

1. 日本人の睡眠時間の国際比較
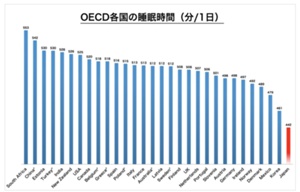
1.1 OECDの調査
- OECD(経済協力開発機構)が行った調査によると、
加盟国の中で日本人の平均睡眠時間は最も短い
とされています。
例えば、OECDのデータ(2019年頃のデータ)によれば、
日本人の平均睡眠時間は約7時間22分で、
加盟国の平均睡眠時間である約8時間22分と
比べて約1時間も短いです。 - 対照的に、フランスやアメリカ、カナダなどの国々は、
平均的に8時間以上の睡眠をとっています。
1.2 スマートフォンアプリのデータ
- スマートフォンの睡眠トラッキングアプリのデータ分析でも、
日本人の平均睡眠時間が世界的に短いことが
明らかになっています。
2016年の「Sleep Cycle」というアプリのデータによると、
日本人の平均睡眠時間は約6時間35分と報告されており、
世界平均の約7時間20分よりもかなり短い結果が出ています。 - この調査では、フィンランドやオランダなどの
北欧諸国が7時間半から8時間の平均睡眠時間を持つのに対し、
日本は最も短い睡眠時間を記録しています。
2. 日本人の睡眠時間が短い理由
2.1 仕事や労働文化
- 日本の長時間労働は、睡眠時間が短くなる
主要な要因の一つです。
日本では、特に都市部で残業や深夜まで
働くことが一般的であり、
これが睡眠時間の短縮につながっています。
また、満員電車での長時間通勤や、
職場での過剰なプレッシャーも、
睡眠不足を助長しています。 - さらに、仕事が終わった後も、
接待や同僚との飲み会など、
社交的な活動が夜遅くまで続くことがあり、
これも睡眠時間を削る一因となっています。
2.2 過密な生活スケジュール
- 家事や育児、学校関連の活動も
日本人の睡眠時間を圧迫しています。
特に共働き家庭では、両親が仕事から帰ってきた後に
子どもの世話や家事を行うため、
睡眠時間が短くなる傾向があります。 - また、子どもや学生においても、
学業の負担や塾通い、
部活動などによって夜遅くまで起きていることが多く、
十分な睡眠が確保できないケースが少なくありません。
2.3 技術とデジタル機器の使用
- スマートフォンやコンピュータの使用も、
日本人の睡眠時間に大きな影響を与えています。
多くの人が夜遅くまでスマホを操作したり、
ネットやSNSを利用することが日常化しており、
これが就寝時間の遅延を引き起こしています。
特に、ブルーライトが睡眠ホルモン(メラトニン)の
分泌を抑制し、眠りを妨げることが知られています。
2.4 睡眠に対する意識の低さ
- 日本では、睡眠が「生産的でない時間」と
見なされる傾向があり、
睡眠よりも仕事や勉強に時間を割くことが重要
とされる文化があります。
「働き過ぎ」や「頑張りすぎ」が美徳とされることが多く、
睡眠時間の削減が当たり前のように行われている
社会的背景があります。 - また、昼寝や仮眠(「いねむり」)が
文化的に許容されているため、
短い夜の睡眠を補完する方法として
受け入れられていますが、
これは睡眠の質を低下させる可能性があります。

3. 短い睡眠時間がもたらす影響
3.1 健康への悪影響
- 睡眠不足は、心身にさまざまな悪影響を及ぼします。
慢性的な睡眠不足は、心血管疾患、糖尿病、肥満
などのリスクを高め、
さらに免疫機能の低下や、
認知機能の低下(記憶力や集中力の低下)
を引き起こす可能性があります。 - 日本では、睡眠不足が原因と考えられる
メンタルヘルスの問題(うつ病や不安障害など)や、
過労死(「過労による死亡」)が
深刻な社会問題となっています。
睡眠不足がストレスの蓄積に寄与し、
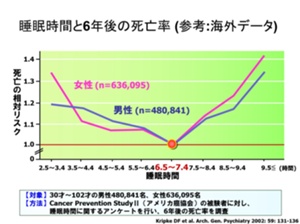
精神的および身体的な健康リスクを増大させます。 - 睡眠時間と6年後の死亡率の研究ではなんと
睡眠時間は短すぎても・長すぎても死亡率は高くなる
というデータが出ています。
3.2 仕事のパフォーマンスの低下
- 睡眠不足は、仕事のパフォーマンスに悪影響を与えます。
睡眠が不足していると、集中力や判断力が低下し、
ミスや事故のリスクが高まります。
特に、注意力を必要とする業務
(運転、機械操作、金融取引など)では、
致命的な事故やミスを招く可能性があります。 - 日本の労働文化では、長時間労働が推奨される一方で、
生産性が低下することが問題視されています。
これは、睡眠不足によって効率が悪化し、
結果的に更なる労働時間の長期化を
招く悪循環に陥ることがあります。 - 経済と睡眠時間の関係では、
睡眠時間が短いほど経済的な悪影響が出る。
睡眠時間を週平均1時間増やせば、
短期的には1.1%、長期的には5%ほどの
生産性アップが見込まれるという研究もあります。
3.3 学業への影響
- 学生においても、睡眠不足は学業成績や認知能力に
悪影響を与えます。
日本の学生は、勉強や塾通いで睡眠時間を
削られることが多く、
これが学習能力の低下や集中力の欠如に
つながることがあります。
睡眠不足は、記憶の定着を妨げ、
長期的な学習効果を低下させることが研究で示されています。
高校で昼寝タイム導入したら‥‥ 1日15分で、やる気出て成績上がった!?
4. 改善の動きと対策
4.1 政府や企業の取り組み
- 日本では、最近、政府や企業が働き方改革を通じて、
労働時間の短縮や、休暇の取得促進などに取り組んでいます。
これは、労働者の睡眠時間を増やし、
健康を改善するための一環です。
また、企業が仮眠スペースを設けるなど、
職場での仮眠を奨励する動きも見られます。
オフィイスに仮眠室を設ける企業が増えているという記事
4.2 睡眠教育の推進
- 日本では、近年、睡眠教育の必要性が認識され始めています。
学校や企業で、睡眠の重要性や正しい睡眠習慣を
教えるプログラムが導入されつつあります。
特に、子どもたちに対して、
睡眠の重要性を理解させることが、
将来的な睡眠不足を防ぐために重要です。
4.3 個人の意識改革
- 個人レベルでも、睡眠の重要性を再認識し、
生活習慣を見直す動きが必要です。
睡眠を軽視せず、就寝前のリラクゼーションや
スマホの使用制限など、
睡眠の質を高めるための行動を
取り入れることが推奨されています。
3:睡眠日誌法(睡眠ログ法)
→従来の紙記載とスマートウォッチ活用どちらでもOK。
睡眠日誌法(睡眠ログ法)は、
睡眠のパターンや質を記録・観察するためのツールとして、
睡眠障害の評価や治療に役立てられる方法です。
特に不眠症や概日リズム睡眠障害の治療において
専門医の介入により正確な診断や治療効果の確認に使用されます。
1. 目的
睡眠日誌の主な目的は、個人の睡眠パターンや問題点を
明らかにし、それをもとに適切な治療や介入を行うことです。
また、治療の効果を測定したり、睡眠に影響を与える要因を
特定したりするためにも使われます。

具体的な目的
- 睡眠リズムの把握:
就寝・起床時間、昼寝の有無など、睡眠と覚醒のパターンを記録。 - 睡眠の質の評価:
睡眠の深さや目覚めた回数など、睡眠の質に関連する情報を把握。 - 生活習慣の関連性の確認:
日中の活動や食事、カフェイン摂取、
ストレスの状況など、睡眠に影響を与える要因を記録。
2. 基本的な内容
睡眠日誌では、日々の睡眠に関する情報を
毎朝起きた後に記録します。
一般的な睡眠日誌には、次の項目が含まれます。
(紙記録法では翌朝に前日の睡眠状況を記載する
必要がありますがスマートウォッチ法では時計が計測してくれます)
2.1 睡眠時間とスケジュール
- 就寝時刻:
実際にベッドに入った時刻(例:23:00) - 寝つきにかかった時間:
眠るまでにかかった時間(例:30分) - 起床時刻:
朝起きてベッドを出た時刻(例:6:30) - 夜中の覚醒回数と時間:
夜中に目が覚めた回数や、
その際にどれくらいの時間覚醒していたか(例:1回、10分間)
2.2 睡眠の質
- 眠りの深さの自己評価: 眠りが浅かったか、
深かったかを主観的に評価する
(例:1~5のスケールで評価)(スマートウォッチ法ではAIが判定) - 朝の目覚めの感覚: 目覚めた時の疲労感や
リフレッシュ感を記録(例:すっきり、まだ疲れている)
2.3 昼間の活動
- 昼寝の有無:
日中に昼寝をしたか、
またその時間と長さを記録(例:14:00~14:30、30分間) - 日中の眠気の程度:
日中に感じた眠気の度合いを記録(例:スケール1~5で評価)
2.4 生活習慣やストレスの記録
- カフェインやアルコールの摂取:
コーヒーやアルコールを飲んだ時間と量を記録
(例:15:00にコーヒー1杯、20:00にビール1杯) - 運動の有無:
運動をしたかどうか、
またその時間や種類を記録(例:18:00にジョギング30分) - 就寝前の活動:
寝る前に行った活動(例:スマホを見ていた、リラックスして読書)
3. 実施方法
睡眠日誌は通常、2週間程度続けて
記録することが推奨されます。
これにより、日々の変動や生活リズムの中での
パターンが見えてきます。
記録を取る際は、可能な限り
正確な情報を残すことが重要です。
3.1 記録のタイミング
- 朝、起きた直後に記入することが最も効果的です。
夜中の覚醒回数や寝つきの時間など、
主観的な記憶が新鮮なうちに記録することで、
より正確なデータが得られます。
3.2 記録期間
- 睡眠パターンは日によって変わることがあるため、
最低でも2週間のデータを取ることが推奨されます。
長期間にわたって記録することで、
週末やストレスの多い日などによる変化も含めて、
全体的な傾向を把握できます。
3.3 デジタルツールやアプリの活用
- 紙の睡眠日誌を使う方法もありますが、
近年ではスマートフォンのアプリや
ウェアラブルデバイスを用いて自動的に
睡眠を記録する方法も普及しています。
これらは手軽で精度の高いデータを収集するのに役立ちます。
4. 効果とメリット
睡眠日誌法は、以下のような効果とメリットがあります
4.1 問題の特定と改善
- 不眠症のパターンの把握:
就寝前に何をしていると寝つきが悪くなるのか、
どんな生活習慣が睡眠の質に悪影響を
与えているのかを特定でき、
それをもとに適切な改善策を講じることができます。 - 概日リズムの乱れの発見:
起床時間や昼寝のパターンが乱れている場合、
そのリズムの乱れが睡眠にどのように
影響しているかを把握しやすくなります。
4.2 治療の効果測定
- 睡眠障害の治療(薬物療法や認知行動療法など)を
受けている場合、治療が効果的かどうかを
客観的に評価することができます。
治療前後の睡眠日誌を比較することで、
改善の兆候が見えることもあります。
5. 注意点
- 主観的な記録であることを理解する:
睡眠日誌は主観的な評価に基づいているため、
記憶に依存する部分が多いです。
そのため、正確さには限界があることを念頭に置き、
可能な限り客観的に記録する努力が必要です。 - 長期的な観察が必要:
一日の記録だけでは睡眠のパターンを
正確に把握することは難しいため、
長期にわたって観察することが重要です。
特に不規則な睡眠パターンを持つ人や、
週末と平日でリズムが異なる人は、
少なくとも2週間以上記録することで、
全体像が見えやすくなります。 - 専門家の指導を受ける:
睡眠日誌を使って自己診断を行うだけでなく、
医師や睡眠専門家に相談し、
適切なフィードバックを受けることが推奨されます。

4:睡眠衛生指導
→簡単に言うと睡眠に関する
情報提供学習することで、
間違った誤解、正しい生活方法などを学ぶ
睡眠衛生指導は、良質な睡眠を促進するための
生活習慣や環境の改善を目指した専門家からの指導です。
不眠症や睡眠障害の予防・治療、さらには
日常生活でのパフォーマンス向上を目的に
広く用いられています。
睡眠衛生の基本的な考え方は、
睡眠に好ましい環境を整え、
規則正しい生活リズムを身につけることです。
1. 目的
睡眠衛生指導は、個人が適切な睡眠習慣を形成し、
良質な睡眠を得るためのアドバイスやガイドラインを提供します。
これにより、不眠症や睡眠不足によるストレスや
健康問題を軽減し、生活の質を向上させます。
2. 基本的な指導内容
2.1 規則正しい睡眠リズム
- 毎日同じ時間に起床する:
平日・休日問わず、毎日同じ時間に
起きることが推奨されます。
祝日でも通常の2時間遅れまでに起き上がることが必要。
これにより、体内時計(サーカディアンリズム)
が調整され、眠りやすく、目覚めやすくなります。 - 決まった時間に就寝する:
就寝時間を一定に保つことも重要です。
ただし、無理に早く寝ようとするのではなく、
眠くなってからベッドに入るようにします。
2.2 就寝前の準備
- リラクゼーションの取り入れ:
就寝前の1時間はリラックスできる活動を心がけます。
例えば、軽いストレッチ、深呼吸、読書、
瞑想などが効果的です。 - 電子機器の使用を控える:
スマートフォンやパソコン、テレビの画面から
発せられるブルーライトは、
脳を覚醒させてしまうため、
就寝3時間前の使用を控えるべきです。 - アルコールやカフェインの摂取を控える:
カフェイン(コーヒー、紅茶、エナジードリンクなど)は
覚醒作用があり、アルコールは一時的に眠気を誘うものの、
睡眠の質を悪化させます。
これらの摂取は寝る数時間前から控えるべきです。

2.3 適切な睡眠環境の整備
- 快適な寝具:
睡眠の質を向上させるためには、
身体に合った寝具を使用することが重要です。
適切な硬さのマットレスや枕を選び、
身体がリラックスできる状態を作ります。 - 静かな環境:
音が原因で目が覚めることを防ぐために、
静かな環境を整えます。
必要に応じて耳栓を使用することもあります。
40dBデシベル以下:図書館、静かな住宅地に相当 が推奨 - 暗い部屋:
光は体内時計に強く影響を与えるため、
部屋を暗くすることで眠りを促進します。
カーテンやブラインドで外の光を遮り、
夜中に起きた時もできるだけ光を避けるようにします。
30ルクス以下:ロウソクの光に相当が推奨 (満月の月明かりは0.3ルクス) - 室温の調整:
快適な室温は睡眠の質に直結します。
一般的に、夏は25度 春と秋は20度 冬は15度で
湿度は全期間50-60%が推奨。
また、日本睡眠化学研究所の実験により、
寝床内気象の理想的な条件は、「温度33℃±1℃」、
「湿度50%±5%」が最適とされています。
2.4 日中の活動の改善
- 適度な運動:
定期的な運動は睡眠の質を向上させます。
特に朝や日中に行う運動は、体内時計をリセットし、
夜間の睡眠を助けます。
ただし、寝る直前の激しい運動は
逆効果になることがあるため、注意が必要です。 - 日光を浴びる:
日中にしっかりと自然光を浴びることは、
体内時計の調整に役立ちます。
特に朝の光は、サーカディアンリズムをリセットし、
夜に自然な眠気を引き起こすために重要です。
2.5 食事と睡眠の関係
- 寝る直前の食事を避ける:
寝る前に食事をすると、
消化にエネルギーが使われてしまい、
深い睡眠が妨げられます。
寝る2~3時間前には食事を終えることが理想です。 - 軽食での工夫:
空腹感が強い場合は、
軽食(例:バナナやナッツなど)を摂ることで
リラックス効果を促し、寝つきを良くすることができます。
3. 睡眠衛生指導の効果
適切な睡眠衛生を実践することで、
次のような効果が期待できます。
- 寝つきが良くなる:
規則正しい生活リズムを守ることで、
自然な眠気が訪れるようになります。 - 深い睡眠が得られる:
寝具や環境の整備、
リラクゼーションの導入により、
より深い睡眠に入りやすくなります。 - 起床時の疲労感の軽減:
良質な睡眠が取れるようになると、
朝の目覚めがスッキリとし、
日中の集中力やパフォーマンスが向上します。 - 不眠症や睡眠障害の予防・改善:
睡眠衛生を実践することで、
不眠や睡眠障害のリスクが減少し、
症状が緩和されることがあります。
4. 睡眠衛生指導の注意点
- 即効性があるわけではない:
睡眠衛生の改善は徐々に効果を発揮するものであり、
すぐに効果を感じることが難しい場合もあります。
継続して習慣を守ることが重要です。 - 個々の状況に応じた指導が必要:
すべての人に同じ方法が適切とは限りません。
例えば、睡眠環境やリラクゼーション方法は
個々人の好みやライフスタイルに合わせて調整する必要があります。 - 他の治療法との併用:
睡眠衛生指導は単独で用いられることもありますが、
認知行動療法や薬物療法と併用することが効果的な場合もあります。
特に重度の不眠症や睡眠障害を抱えている場合は、
医師のアドバイスを受けることが推奨されます。
5:睡眠刺激法
→簡単にいうとベッドは
睡眠と性生活のみとする
睡眠の質を高めたり、特定の睡眠障害を改善したり
するために行われるアプローチの一つです。
多くの場合、行動療法や認知行動療法の一環として取り入れられ、
特に不眠症や睡眠リズム障害の治療に効果的です。
1. 目的
睡眠刺激法の主な目的は、
睡眠環境と睡眠そのものの結びつきを強化し、
睡眠へのネガティブな思い込みや行動を修正することです。
これにより、寝つきが悪い、夜中に目が覚める、
朝早く目覚めてしまうなどの不眠症状を軽減し、
自然で良質な睡眠を促進します。
2. 基本的な手法
2.1 ベッドと睡眠の関連づけ
- ベッドは眠るためだけの場所として
認識するようにします。
(ベッドは睡眠と性生活のみにすることを推奨)
ベッドが本を読む場所、テレビを鑑賞する場所
という結びつきが強くなって睡眠をとるはずの
ベッドや寝室が睡眠とは違う行動で横になるための場所
としての結びつきが強くなってしまうと、
ベッドにいるにも関わらず強く意識をしないと
睡眠に集中できなくなってしまうのです。
ベッドでは、眠りに関係のない活動
(例:テレビを見る、スマホを触る、本を読む、
食事をするなど)は避けることが推奨されます。
(ベッドのある部屋に読書灯やTV、食事台などを置かない) - 眠くない時はベッドに入らないことも重要です。
眠くなるまで起きているようにし、
ベッドに入った時には寝るための環境が
整っている状態にします。
(多少睡眠時間が遅くなっても眠くなってから
ベッドに入ることが推奨。
しかし翌日は同じ時間に起きることが原則)
2.2 決まった睡眠時間を守る
- 毎日、同じ時間に起きることが推奨。
週末や休日であっても、起床時間を一定に保つことで、
体内時計をリセットし、
規則正しい睡眠サイクルを作ります。
(祝日でもいつもより2時間遅れまでに起き上がる) - 昼寝は避け、夜間の睡眠に集中できるようにします。
(お昼寝はソファーは机でのうたた寝が推奨、
ベッドでお昼寝をするとガッツリ眠ってしまい、
その夜の不眠を作ってしまう)
お昼寝は15から30分以内にしましょう。
(お昼寝前にカフェインの入った紅茶や
コーヒーを飲んでいると30分後には目覚めが良くなります)
2.3 寝つけない時の対応
- もしベッドに入って20分以内に眠れない場合は、
一度ベッドを離れて、リラックスできる活動
(例:読書、音楽を聴く)を行います。
眠気を感じたら再びベッドに戻るようにします。
この「眠くなるまで待つ」サイクルを繰り返すことで、
ベッドと睡眠のポジティブな関連づけを
強化します。(低照度(暖色系)・音は低音で)
2.4 刺激物の制限
- 寝る前のカフェインやアルコールの摂取は、
眠りに悪影響を与えるため避けます。
また、激しい運動や電子機器の使用も、
睡眠を妨げる刺激になることがあります。
2.5 リラクゼーション技法
- ストレスや不安が原因で寝つきにくい場合は、
呼吸法や瞑想などのリラクゼーション技法を
取り入れることも有効です。
これにより、心身の緊張をほぐし、眠りに入りやすくなります。
3. 期待できる効果
睡眠刺激法は、不眠症や睡眠リズムの乱れを
抱える人にとって、有効なアプローチです。
特に、以下の効果が期待されます。
- 寝つきの改善:
ベッドと睡眠の関連性を強化することで、
スムーズに寝つけるようになる。 - 夜中の目覚めの減少:
睡眠中の覚醒が減り、連続した睡眠を確保できる。 - 睡眠リズムの正常化:
規則正しい睡眠サイクルが形成され、
朝の目覚めが楽になる。 - 睡眠への不安軽減:
「眠れないのではないか」という不安が解消され、
リラックスした状態で睡眠を迎えられるようになる。
4. 注意点と適用範囲
- 即効性は期待しづらく、継続的に実践することで
徐々に効果が現れる場合が多いです。
初めのうちは、睡眠時間が短く感じることが
あるかもしれませんが、
長期的に見れば全体の睡眠の質が向上します。 - 不眠症や睡眠障害の重症度によっては、
睡眠刺激法だけで十分な改善が見られない
場合もあるため、医師や睡眠専門家に相談し、
他の治療法(薬物療法や認知行動療法など)と
併用することが推奨される場合もあります。
6:睡眠制限療法
(Sleep Restriction Therapy, SRT)
→簡単にいうと遅寝早起き法
不眠症を治療するために用いられる行動療法の一つです。
この療法は、実際に寝ている時間をベースに
睡眠時間を制限し、その後段階的に睡眠時間を延ばすことで、
睡眠の質を改善することを目的としています。
SRTは、特に慢性不眠症に対して効果があるとされています。
1. 目的
睡眠制限療法の主な目的は、
ベッドで過ごす時間と実際の睡眠時間のバランスを整え、
睡眠の質を高めることです。
多くの不眠症の患者は、十分に眠れないために
ベッドで過ごす時間を長くしがちですが、
これがかえって睡眠の質を低下させ、
さらなる不眠を引き起こすことがあります。
SRTは、ベッドにいる時間を制限することで、
睡眠効率を向上させることを目指しています。
2. 基本的な手法
2.1 ベースラインの設定
- 最初に、患者の1週間程度の睡眠日誌
(前述の睡眠日誌法を活用)を使って、
実際に睡眠している時間を把握します。 - 例えば、ある人がベッドに8時間いるが、
そのうち実際に眠っているのは5時間だとします。
この場合、ベースラインの睡眠時間は5時間になります。
2.2 睡眠時間の制限
- 睡眠制限療法では、最初に設定したベースライン
(例:5時間)をもとに、ベッドにいる時間を制限します。
この制限時間を「許可される睡眠時間」と呼びます。 - 最低4時間の睡眠時間を設けることが一般的です。
それ以下にすると、日中の機能に支障が出るため、
通常は4時間以上が推奨されます。 - この制限は、夜間の睡眠に集中させることで、
睡眠の質を改善し、寝つきや睡眠維持をしやすくします。
2.3 起床時間を固定する
- ベッドで過ごす時間を制限するにあたって、
特に重要なのが起床時間を毎日一定に保つことです。
例えば、毎朝7時に起きると決めたら、
寝る時間にかかわらず、必ず7時に起床します。 - 就寝時間は、許可された睡眠時間から逆算して決定します。
例えば、5時間の睡眠時間が許可されている場合、
7時起床であれば夜中の2時に寝ることになります。
2.4 段階的な睡眠時間の拡張
- 数週間の実施後、
睡眠効率(ベッドにいる時間のうち実際に
眠っている時間の割合)が85%以上になった場合、
睡眠時間を15~30分ずつ延長します。 - 睡眠効率が85%を下回る場合は、
逆に許可される睡眠時間を短縮することもあります。 - これを繰り返すことで、
徐々に理想的な睡眠時間に近づけていきます。
3. 睡眠制限療法の効果
3.1 寝つきの改善
- SRTでは、眠るためにベッドに入る時間が
限られているため、寝つきが良くなる傾向があります。
ベッドに入る際に自然と眠気が強くなり、
眠るまでの時間が短くなることが期待できます。
3.2 夜中に目が覚める回数の減少
- ベッドでの時間を制限することで、
睡眠効率が高まり、夜中に目が覚める回数が
減ることがあります。
また、目が覚めても再び眠るまでの時間が
短縮される可能性があります。
3.3 早朝覚醒の改善
- 睡眠時間を制限することで、
早朝に目が覚めてしまう問題も軽減することが期待されます。
必要な睡眠時間が増え、早朝に覚醒するリスクが減ります。
3.4 睡眠の質の向上
- 睡眠時間が短縮されることで、
より深い眠り(ノンレム睡眠や深いステージの睡眠)が増え、
全体的な睡眠の質が向上することが期待されます。
4. メリットとデメリット
4.1 メリット
- 自然な方法で睡眠を改善:
薬物を使用しないため、
長期的に安全で効果的な治療が可能です。 - 睡眠効率の向上:
ベッドにいる時間を制限することで、
眠りに入ることへのストレスが減り、睡眠が効率的になります。 - 持続的な効果:
睡眠習慣を見直すため、治療が終了しても、
得られた改善効果が長く持続することが期待されます。
4.2 デメリット
- 初期段階での疲労感:
治療の初期段階では、意図的に睡眠時間を
制限するため、日中に強い眠気や疲労感を
感じることがあります。
しかし、これは治療が進むにつれて改善されます。 - 実践の難しさ:
ベッドにいる時間を厳格に管理する必要があり、
自己管理が難しい場合があります。
また、生活や仕事のスケジュールに合わせることが必要です。 - 効果が出るまで時間がかかる:
効果が現れるまでに数週間以上かかることがあり、
すぐに改善が見られないため忍耐が必要です。
5. 睡眠制限療法の適用と注意点
5.1 適用範囲
SRTは、特に慢性不眠症に効果があるとされています。
薬物療法の副作用が懸念される場合や、
長期的な治療を希望する場合には、
非常に有効な治療法となります。
また、寝つきが悪い、夜中に何度も目が覚める、
早朝に目が覚めるといった症状を持つ人に適しています。
5.2 注意点
- 睡眠不足が危険な職業や状況
(例:運転士、機械操作など)に従事している人は、
SRTの実施には注意が必要です。
日中の眠気や集中力の低下が仕事や安全に
影響を与える可能性があるため、
専門家と相談して慎重に実施することが推奨されます。 - うつ病や双極性障害を持つ患者には、
SRTを慎重に適用する必要があります。睡眠時間の短縮が、
これらの症状を悪化させる可能性があるため、
医師と相談して進めることが重要です。
以上 認知行動療法(CBT)的視点から睡眠障害、
不眠症治療を述べました。
不眠症で悩んでいる方は相談に来られてくださいね。


メニュー
ジャンル
〒 810-0001
福岡市中央区天神1丁目2-12 メットライフ天神ビル4階 (2016年10月1日から天神122ビル→メットライフ天神ビルに変更 2017年10月1日で併記(移行)期間終了)
TEL:092-738-8733